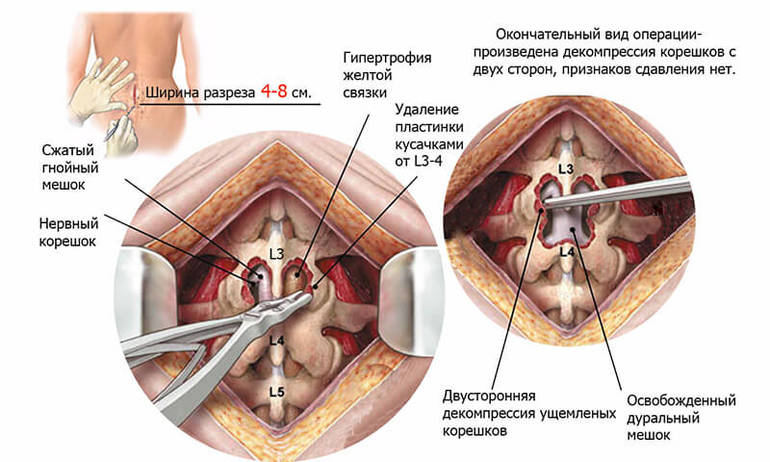
Патологии позвоночного столба считаются распространенной проблемой среди пациентов разного пола и возраста. Чаще всего такие заболевания встречаются у мужчин, занимающихся тяжелой физической работой. Сегодня операции по удалению грыжи поясничного отдела позвоночника проводятся регулярно, поскольку грыжевое выпячивание значительно осложняет жизнь пациентов и провоцирует тяжелые осложнения.
1 Причины патологии
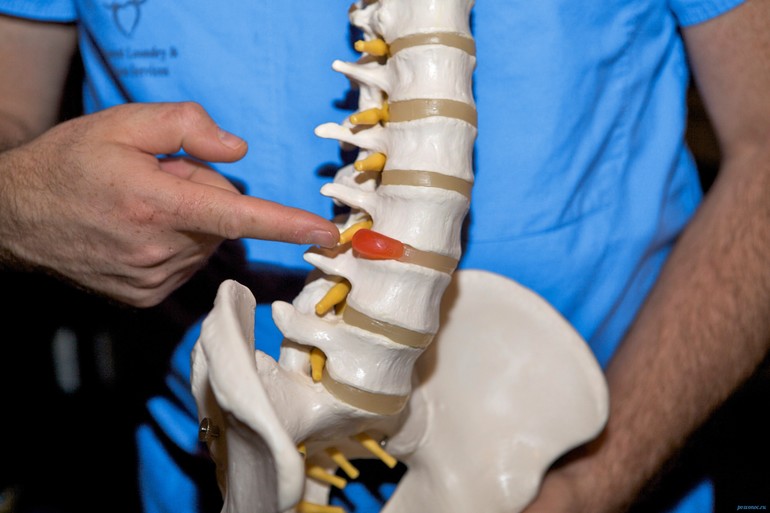
Межпозвонковая грыжа представляет собой патологическое состояние, характеризующееся постепенным разрушением фиброзного кольца и выпячиванием ядра диска за пределы позвонков. Это приводит к их смещению, сдавлению отростков и нервных окончаний, появлению выраженной симптоматики. Существует множество причин, способных провоцировать межпозвоночную грыжу. Операция требуется в наиболее запущенных случаях, когда консервативное лечение не принесло результат. Наиболее частыми предрасполагающими факторами считаются следующие:
- частые переохлаждения организма;
- ослабление иммунитета;
- регулярное переутомление;
- травмы позвоночника разной степени тяжести;
- сколиоз, лордоз или кифоз, провоцирующий неравномерное распределение нагрузки на все отделы позвоночного столба;
- нарушение кровообращения и недостаточное поступление питательных веществ к межпозвоночному диску;
- длительное сидение в силу профессиональной деятельности, способствующее ослаблению мышц в области поясницы;
- подъем тяжестей;
- хронический остеохондроз, радикулит;
- лишний вес, ожирение;
- нарушение обменных процессов, которое приводит к снижению эластичности фиброзного кольца.
Малоподвижный образ жизни также может спровоцировать образование выпячивания, поскольку ослабление мышечного корсета приводит к незначительному смещению позвонков с последующим увеличением нагрузки на диски.
Стоит отметить, что грыжа может образоваться не только в поясничном отделе, но именно в этой области появляется чаще всего. По данным исследований, поясничный вид патологии встречается в более чем 60% случаев.

2 Клиническая картина
На начальных стадиях патологического процесса болезнь никак не проявляется. Пациент может списывать незначительные боли в пояснице на усталость. Через некоторое время появляются другие симптомы. Человек быстро утомляется и не может длительное время находиться в одном положении.
При подъеме тяжести в зоне поясницы появляется сильная боль, которая не исчезает в покое. При постоянном сидении кожа в области поражения становится нечувствительной, после подъема человек ощущает прилив крови, так как кровообращение нормализуется. Отмечается изменение осанки, больной сутулится, поскольку в таком положении болевой синдром уменьшается.
По мере прогрессирования заболевания боль усиливается, пациент старается меньше двигаться, чтобы не провоцировать ухудшение. Наблюдается онемение конечностей, особенно при нагрузке или длительном пребывании в одном положении. В запущенных случаях возможны трофические изменения эпидермиса нижних конечностей. Патология всегда провоцирует воспалительный процесс, который значительно ухудшает течение.
Если фиброзное кольцо разрывается, происходит сильное смещение позвонков и сдавление нервных окончаний, что нередко приводит к инвалидности пациента. Диагностировать патологию просто, достаточно проведения рентгенологического исследования. На снимке специалист может увидеть степень изменения диска и точную локализацию грыжи.
Дополнительным методом диагностики будет магнитно-резонансная томография, позволяющая в точности рассмотреть область поражения и увидеть нервы, которые затронуты.

3 Показания к проведению вмешательства
Удаление межпозвоночной грыжи считается радикальным методом лечения и применяется в случае, когда только таким способом можно вылечить больного и предотвратить инвалидизацию. Основные показания к проведению операции:
- отсутствие эффекта от консервативной терапии и применения методов нетрадиционной медицины;
- быстрое прогрессирование патологического процесса;
- образование второй грыжи в другой части позвоночника;
- разрыв фиброзного кольца и защемление нервных окончаний;
- сдавление спинного мозга при значительном отеке тканей в области воспаления;
- интенсивный болевой синдром, который невозможно купировать анальгетиками;
- значительное снижение двигательной активности и усиление боли при попытке возобновить ее.
Обычно специалисты не допускают инвалидизации больного, проводят операцию своевременно, что исключает развитие осложнений. Однако в некоторых случаях пациенты длительное время не обращаются в лечебное учреждение, что усугубляет симптоматику и приводит к полной обездвиженности. В этом случае провести вмешательство гораздо сложнее, а гарантировать выздоровление врачи не могут.


4 Подготовка и виды операций
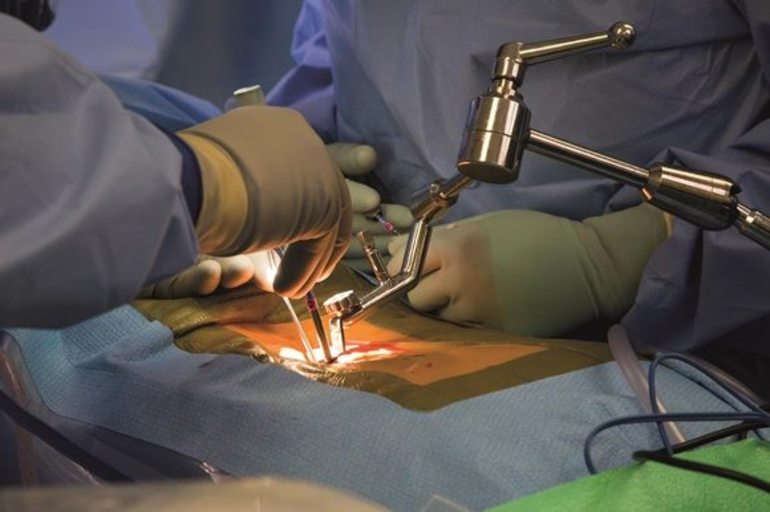
Оперативное вмешательство предполагает замену дисков для восстановления физиологического положения позвоночника и устранения клинических проявлений заболевания. Перед вмешательством обязательно проводятся подготовка и полноценное обследование пациента. Большинство операций требуют использования общей анестезии, поэтому диагностика крайне необходима.
Первым этапом подготовки будет сдача крови для общего и биохимического анализа. Специалист должен оценить общее состояние пациента, увидеть отклонения со стороны пищеварительного тракта, признаки воспаления. Обычно диагностика показывает повышение уровня лейкоцитов и скорости оседания эритроцитов, что говорит о прогрессировании процесса.
Затем нужно осмотреть больного, пропальпировать область поражения, изучить рентгеновские снимки. Обязательный этап — измерение артериального давления и температуры тела, подсчет пульса, а также проведение ЭКГ. Особенно необходимо это пациентам старше 45 лет. После получения результатов диагностики специалист опрашивает больного, уточняет наличие хронических заболеваний, вредных привычек.
Следующий этап подготовки — консультация анестезиолога. Врач выясняет, были ли до этого оперативные вмешательства, реакции на наркоз, осложнения. Специалисту важно уточнить все нюансы, которые могут повлиять на состояние человека во время введения анестезирующих препаратов. Помимо этого, пациент должен подробно рассказать о наличии аллергической реакции на медикаменты, если подобные случаи встречались в прошлом.
За 8—10 часов до проведения вмешательства не рекомендуется принимать пищу и воду. При нарушении правила возможна рвота после введения наркоза. Особенно тщательно обследуют пациентов преклонного возраста с патологиями сосудов и сердца.
4.1 Лечение лазером
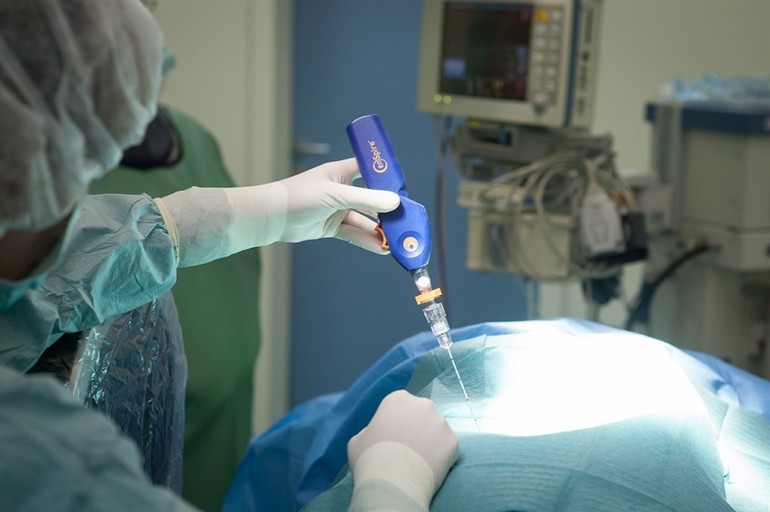
Операция по удалению грыжи позвоночника с помощью лазерного луча сегодня считается наиболее простой в выполнении и редко провоцирует осложнения. Применяется на начальной стадии, когда целостность фиброзного кольца не нарушена. Не предполагает разреза, поэтому рубцов после вмешательства не остается.
Манипуляция проводится с помощью специальной тонкой иглы, через которую проходит лазерный луч. Игла вводится в диск, луч изменяет жидкость в нём, делает ее парообразной, что уменьшает давление на позвонки и значительно улучшает состояние больного.
Длительность процедуры составляет 60 минут. Период восстановления после подобного вмешательства короткий, обычно он проходит без осложнений. В некоторых случаях возможен рецидив, если пациент нарушал рекомендации врача, слишком рано вернулся к прежнему образу жизни с большими нагрузками.
4.2 Эндоскопический метод
Подобное вмешательство проводится с использованием местной анестезии, что облегчает период реабилитации, исключает вероятность развития осложнений по причине использования общего наркоза. Операция проходит в несколько этапов:
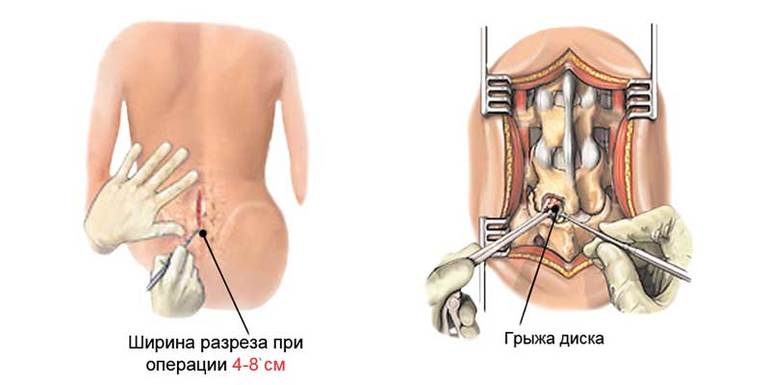
- 1. Сначала хирург делает надрез, который редко превышает 5 мм в длину.
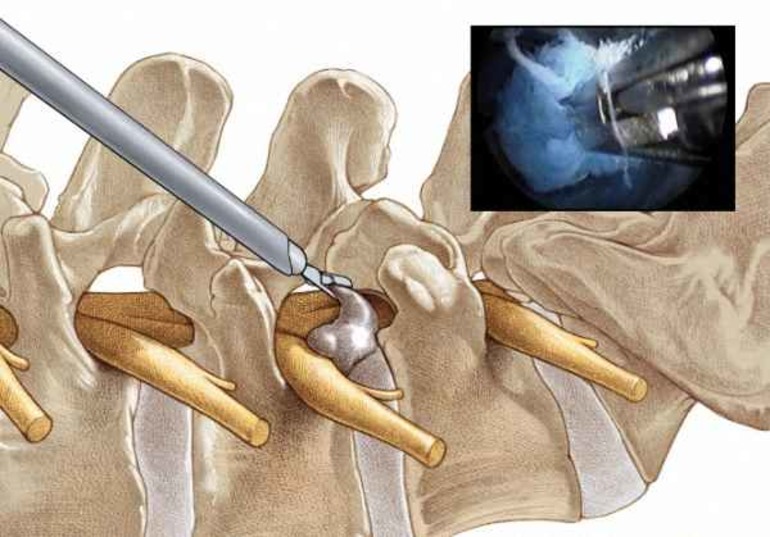
- 2. В отверстие вводится эндоскоп, с него картинка выводится на монитор, и специалист видит точное расположение грыжи и степень повреждения фиброзного кольца.
- 3. Далее выпячивание удаляется полностью, но окружающие ткани не затрагиваются, что снижает риск развития неприятных последствий.
Период реабилитации проходит обычно без осложнений, рецидивы случаются крайне редко. Способ используется в случае отсутствия разрыва кольца и выхода ядра. Если же кольцо разорвалось, применяют другие методики.
4.3 Удаление путем микродискэктомии
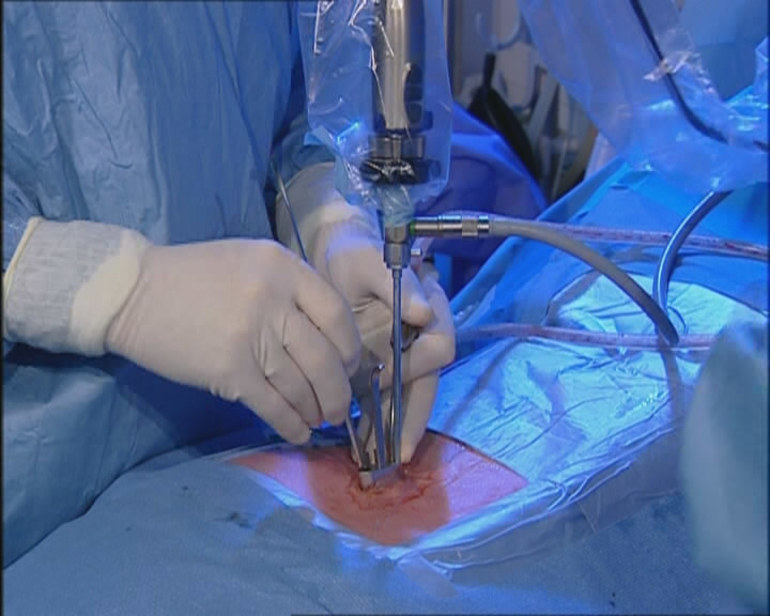
Методика напоминает эндоскопическое удаление грыжевого выпячивания, но проводится с использованием общей анестезии. Суть операции заключается в удалении грыжи путем надреза кожи в области ее расположения.
Длина послеоперационного шва может составлять 1 см, но иногда достигает 10 см, если воспаление распространилось на большой участок, и хирург не смог провести манипуляцию через небольшой надрез.
После вмешательства следует длительный период восстановления, когда пациенту рекомендовано оставаться под наблюдением специалистов и избегать любых нагрузок, способных спровоцировать осложнения. Рецидивы при таком вмешательстве случаются крайне редко.
4.4 Холодноплазменная нуклеопластика
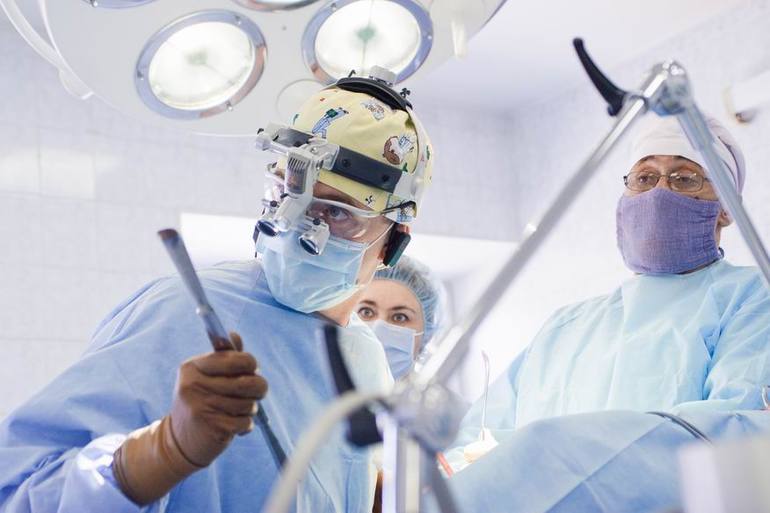
Новый метод лечения межпозвоночной грыжи, применяемый на начальной стадии патологического процесса. Показан в случае незначительного смещения позвонков и отсутствия повреждений фиброзного кольца.
Суть метода состоит во введении в диск иглы, через которую поступает плазма, разрушающая грыжу и препятствующая повторному ее образованию. Достоинством терапии считается отсутствие необходимости госпитализировать больного на длительный период. Операция длится не более 40 минут, восстановление проходит быстро и без осложнений.
Единственный недостаток — невозможность применять методику при разрыве кольца и распространении воспаления на окружающие ткани.
4.5 Интерламинарный способ
Подобное вмешательство используется довольно часто. Оно обеспечивает полное удаление межпозвоночного диска с последующей заменой его на имплантат из титана. Последний позволяет поддерживать позвоночник в правильном положении, исключает вероятность сдавления нервных окончаний и повторное образование грыжи других дисков в поясничном отделе.
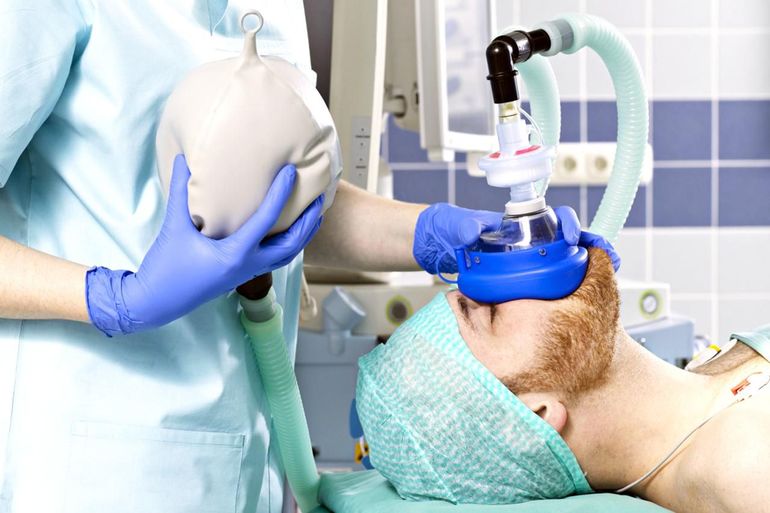
Операция проводится под общей анестезией, длится от 2 до 4 часов в зависимости от степени поражения соседних тканей. Повысить эффективность помогает специальный микроскоп, позволяющий подробно рассмотреть область воспаления.
Недостатком метода считается длительный период реабилитации и увеличение риска отторжения чужеродного материала. Подобные случаи встречаются редко.
5 Реабилитация и последствия
Несмотря на относительную безопасность современных методик, риск развития неприятных осложнений присутствует. Часто наблюдается реакция на анестезирующие препараты. При местном наркозе подобные последствия встречаются редко. Помимо этого, возможны рецидивы, травматизация спинного мозга, нарушение двигательной функции и появление рубцов после вмешательства.
После проведения операции пациент проходит курс восстановления. На протяжении 10 дней он принимает антибактериальные и анальгезирующие препараты. Первые предотвращают нагноение раны, вторые помогают облегчить послеоперационные боли.
После заживления тканей специалист назначает больному курс лечебной физкультуры. Занятия проходят под наблюдением врача, длятся не более 20 минут. Иногда требуется физиотерапия, например, магнитотерапия или электрофорез. Это помогает нормализовать кровообращение в области воспаления, предотвратить осложнения и улучшить питание тканей.
Рекомендуем:
Упражнения при остеохондрозе: ЛФК для шеи и спины
Необходимым условием реабилитации является массаж. Проводится он только специалистом в лечебном учреждении, курс — не менее 15 сеансов. После окончания восстановительного периода пациент проходит повторное обследование, делает рентгеновский снимок. При отсутствии осложнений ему разрешается вернуться к обычному образу жизни.