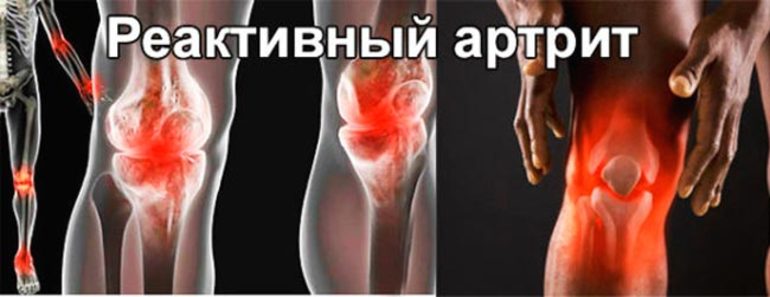
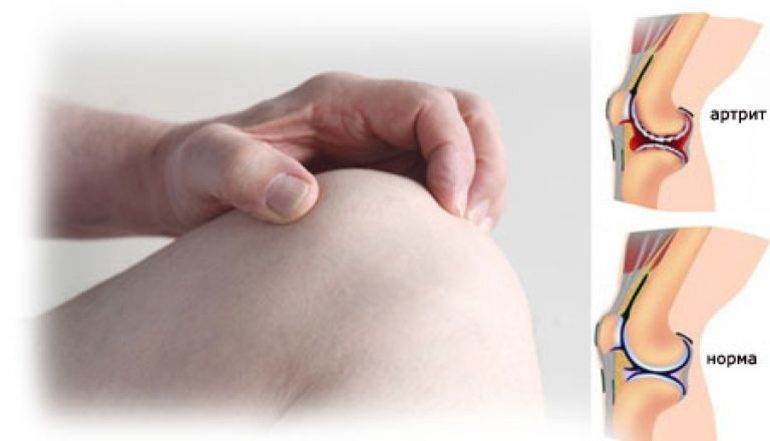
Негнойное воспаление костных сочленений, развивающееся на фоне перенесённых внесуставных инфекций, называется реактивным артритом. Запущенные формы этой патологии способствуют развитию серьёзных нарушений в работе опорно-двигательного аппарата. Поэтому болезнь требует своевременного и качественного лечения под контролем медицинских специалистов.
1 Причины и классификация заболевания
Основными причинами реактивного артрита являются кишечные, носоглоточные и урогенитальные инфекции. Помимо этого, патология может развиваться на фоне болезней, провоцируемых сальмонеллами, хламидиями, иерсиниями или шигеллами. Возникновение заболевания не связано с непосредственным попаданием инфекционных агентов в суставные ткани. Патологический процесс развивается лишь у лиц, имеющих неблагоприятную наследственность.
В основе возникновения реактивного артрита лежит неадекватная реакция иммунной системы на возбудителей основного заболевания, присутствующих в организме. Установлено, что суставные ткани и антигены инфекционных агентов имеют множество сходств. Это приводит к тому, что иммунный ответ затрагивает не только возбудителей болезни, но и структурные элементы костных сочленений. В результате в суставах развивается асептический воспалительный процесс.
Рекомендуем:
Артрит коленного сустава: симптомы и методы лечения в домашних условиях
В зависимости от этиологии выделяют 2 разновидности реактивных артритов: постэнтероколитические и урогенитальные. В первую группу входят воспалительные процессы, спровоцированные возбудителями кишечных инфекций (дизентерийной палочкой, клостридиями, кампилобактериями и др.). Урогенитальные формы патологии развиваются на фоне хламидиоза, уреаплазмоза и других заболеваний мочеполовой системы.

2 Клиническая картина
Инкубационный период при реактивном воспалении суставов длится от 3 дней до 2 месяцев. Клиническая картина заболевания включает:
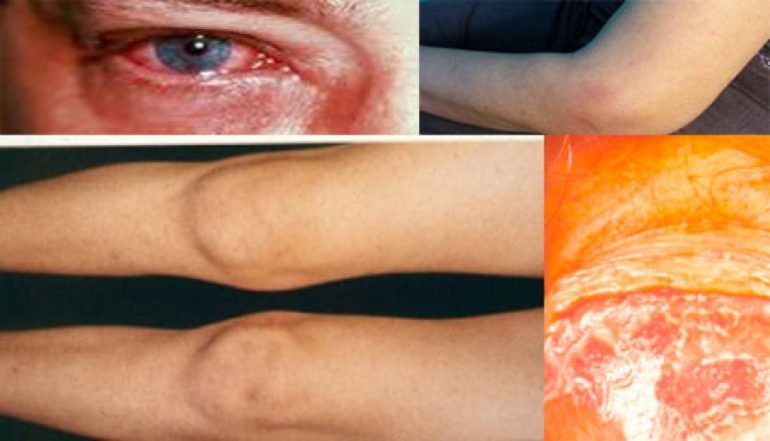
- признаки конъюнктивита — усиленное слезотечение, светобоязнь, покраснение слизистой оболочки и резь в глазах;
- симптоматику уретрита — жжение и зуд при мочеиспускании, патологические выделения из уретры;
- повышение температуры до субфебрильных значений;
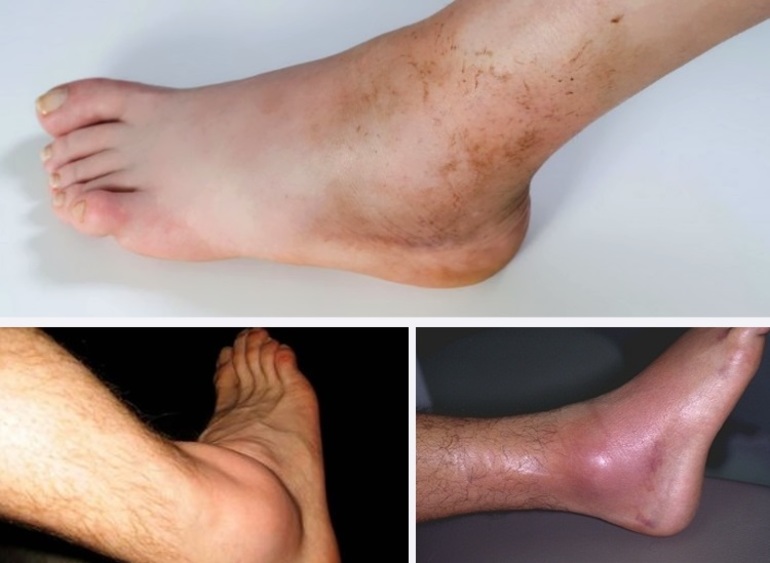
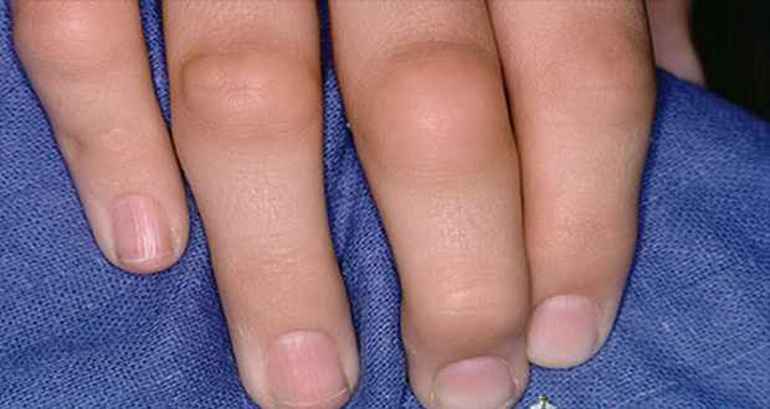
- покраснение и синюшность кожи над отдельными суставами нижних конечностей (коленными, голеностопными, пяточными, межфаланговыми или плюснефаланговыми);
- возникновение отёков, болевого синдрома и локальной гипертермии на поражённых участках;
- ухудшение общего самочувствия.
При отсутствии лечения симптомы реактивного артрита сохраняются в течение 3−10 месяцев, а затем исчезают.
Спустя некоторое время болезнь рецидивирует. Запущенные формы патологии характеризуются переходом воспалительного процесса в хроническую форму, прогрессирующим поражением костных сочленений, постепенной деструкцией и нарушением функций суставов (вплоть до их полной неподвижности).

3 Способы диагностики
Предварительный диагноз при реактивном артрите ставят на основании данных, полученных при опросе пациента и внешнем осмотре поражённых участков. Маркерами, позволяющими заподозрить развитие патологии, являются боли, отёки, гипертермия тканей и изменение цвета кожи в области больного сустава, конъюнктивит и признаки воспаления органов мочеполовой системы.
В дальнейшем пациента направляют на прохождение дополнительных исследований:
- общего и биохимического анализов крови, выявляющих повышение скорости оседания эритроцитов, снижение концентрации гемоглобина, отсутствие ревматоидного и антинуклеарного факторов, наличие антител к инфекционным агентам, повышение уровня лейкоцитов и C-реактивного белка;
- ПЦР-исследования каловых масс, крови и (или) мазка из мочеполовых путей, позволяющего обнаружить возбудителей болезни;
- рентгенографию суставов, обнаруживающую пяточные шпоры, периостит, паравертебральную оссификацию и другие патологические изменения тканей костных сочленений при длительно существующем воспалительном процессе.
При необходимости больному рекомендуют пройти осмотр у смежных специалистов (уролога, венеролога, ревматолога, терапевта и пр.).

4 Профилактические меры
Существует комплекс мер, позволяющих существенно снизить вероятность развития реактивного артрита, рецидивов и осложнений патологии. Лицам, находящимся в группе риска, рекомендуют:
- своевременно лечить инфекционные заболевания носоглотки, мочеполового тракта и кишечника;
- одеваться по погоде, избегать переохлаждений;
- закаливать организм;
- полноценно и правильно питаться, обогащать рацион зеленью, фруктами, ягодами, овощами и белковыми продуктами;
- снизить потребление соли до 4−5 г в сутки;
- заниматься физкультурой, ежедневно совершать прогулки на свежем воздухе.
Рекомендуем:
Кроме этого, важно избегать незащищённых половых контактов с сомнительными партнёрами (необходимо использовать барьерные средства контрацепции).
5 Методы терапии
Основной задачей лечения реактивного артрита является устранение инфекционного очага, локализующегося в кишечнике или урогенитальном тракте. Больному назначают:
- антибактериальные препараты, проявляющие активность в отношении возбудителей болезни;
- нестероидные или базисные противовоспалительные средства;
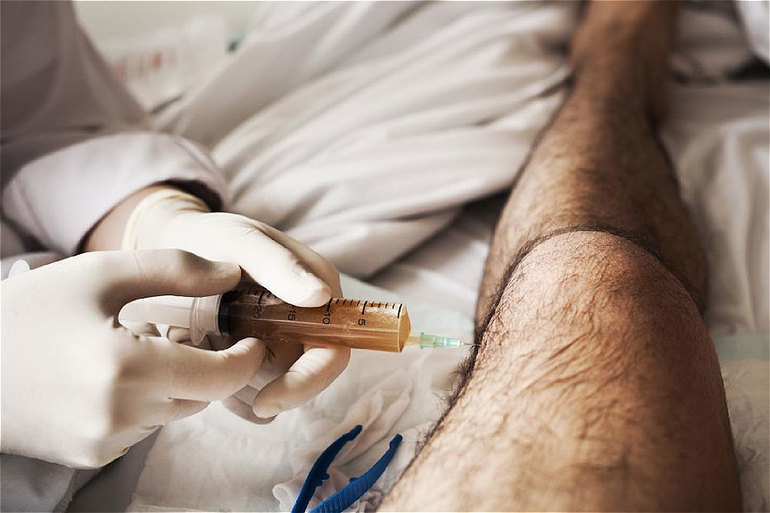
- кортикостероиды (системно, а также в форме периартикулярных и внутрисуставных инъекций);
- ингибиторы провоспалительного цитокина ФНО (фактора некроза опухоли);
- инъекции стволовых клеток;
- местную обработку проблемных участков противовоспалительными гелями, кремами и мазями;
- аппликации димексида;
- физиотерапевтические процедуры (синусоидально-модулирующие токи, фонофорез гидрокортизона, криотерапию);
- лечебную физкультуру.
После купирования острой симптоматики болезни пациенту рекомендуют пройти курс терапии, направленный на восстановление функций поражённых суставов.
Чаще всего он включает бальнеотерапию и лечебные ванны (солевые, сернистоводородные и др.).
6 Народные средства
Реактивное воспаление суставов невозможно вылечить методами альтернативной медицины. Однако существует множество средств, позволяющих ускорить процесс выздоровления или существенно ослабить симптоматику болезни. Так, народные целители рекомендуют лицам, столкнувшимся с проявлениями этой патологии, использовать следующие рецепты:
- 1. Пропустить через мясорубку редьку и корень хрена (ингредиенты следует брать в одинаковых объёмах). Выложить кашицу на марлевую салфетку и приложить её к проблемному участку, предварительно обработанному любым растительным маслом. Через 25 минут снять компресс и обмыть кожу тёплой водой. Повторять процедуру ежедневно.
- 2. Натереть на мелкой тёрке кусочек картофельного клубня размером с грецкий орех. Залить пюре стаканом кефира и настоять 1,5 часа. Принимать лекарство по 2 глотка каждые 2 часа.
- 3. Растворить в стакане тёплой воды 1 ч. ложку яблочного уксуса. Выпить жидкость за день, разделив её на 5 равных порций.
- 4. Засыпать в термос 10 г лавровых листьев и залить 300 мл кипящей воды. Настоять смесь 3 часа. Процеженный настой принять перед сном.
- 5. Смешать соки моркови, огурца и свёклы в соотношении 10:3:3. Ежедневно выпивать по 150 мл напитка на пустой желудок.
- 6. Залить 50 г сушёных цветков коровяка водкой (500 мл) и поставить на 14 дней в тёмное место. Каждый день встряхивать ёмкость со смесью. Готовую настойку втирать в больные суставы дважды в сутки.
- 7. Приготовить сбор из измельчённой ивовой коры, листьев двудомной крапивы и цветков бузины (все компоненты необходимо брать в равных пропорциях). Засыпать 1 ст. ложку растительного сырья в кастрюлю с кипящей водой (220 мл) и проварить 5 минут. Процеженный отвар выпить в течение суток.
- 8. Настоять 10 г сушёных цветков конского каштана на водке (250 мл) в течение двух недель. Ежедневно выпивать 20 капель готовой настойки, предварительно растворив их в стакане тёплой воды.
Все методы и средства народной медицины имеют противопоказания и нежелательные эффекты. Поэтому перед их применением следует проконсультироваться с врачом.